http://www.nikkei.com/article/DGXNASDG1901V_Z10C13A3CR0000/
ご飯やパンなどの炭水化物を控えて糖質を制限する糖尿病の食事療法について、日本糖尿病学会は19日までに、「安全性などを担保するエビデンス(科学的な根拠)が不足しており、現時点では勧められない」とする提言をまとめた。
生活習慣が主な原因となる2型糖尿病では肥満の改善が重要。そのためには「総エネルギー摂取量の制限を最優先とする」としたが、欧米での研究で注目された炭水化物の摂取制限の有効性については賛否が分かれ、今後の調査が必要とした。
炭水化物の制限で短期的には体重が減っても、その後、血中の悪玉コレステロールが増加したなどとする報告がある。また腎機能障害や、代わりに摂取するたんぱく質や脂質の増加による影響が検証されていないという。
同学会は「欧米の研究で対象となる肥満度(BMI)は30〜35以上が多く、肥満度の異なる日本人の糖尿病に合った炭水化物の摂取量については、十分な科学的根拠がそろっていない」とした。
BMIは体格指数とも呼ばれ、体重(キログラム)を身長(メートル)で2回割った数値で、日本では25以上を肥満としている。〔共同〕
http://www.yomiuri.co.jp/science/news/20130318-OYT1T01575.htm?from=ylist
主食を控える「糖質制限食(低炭水化物食)」について、日本糖尿病学会(理事長=門脇孝・東大病院長)が初の提言をまとめた。
安全性などの科学的な根拠が不足しているとして極端な糖質制限は「現時点では勧められない」としたうえで、適正な摂取量については「今後、積極的に調査・研究の対象とすべき課題である」との見解を示した。
提言は昨年8月に設置した「食事療法に関する委員会」(委員長=宇都宮一典・慈恵医大教授)が、国内外の論文を検証し作成した。
提言では、糖尿病の食事療法は「総エネルギーの摂取量の制限を最優先とする」と従来の立場を改めて強調。そのうえで、欧米での研究は対象が、極端な肥満を示すBMI(体格指数)30〜35以上のことが多く、肥満度が異なる日本人に合った炭水化物摂取量については科学的根拠がそろっているとは言えないとした。
|
http://digital.asahi.com/articles/OSK201301260043.html?ref=reca
【桜井林太郎】ご飯やパンなどの糖質を控える「糖質制限食(ダイエット)」を5年以上続けると、死亡率が高くなるかもしれないとする解析結果を、国立国際医療研究センター病院糖尿病・代謝・内分泌科の能登洋医長らが26日、米科学誌プロスワンで発表した。死亡率が高まる理由はよく分かっていない。
糖質制限食は「低炭水化物ダイエット」などとも呼ばれ、短期的には減量や血糖値の改善につながるという報告が出ているが、長く続けても安全かははっきりしていない。能登さんらは昨年9月12日までに発表された糖質制限食に関する492の医学論文から動物実験などを除き、人間での経過を5年以上追跡して死亡率などを調べた海外9論文を分析した。
対象は、とくに病気がない地域住民や医療スタッフら計約27万人。摂取した総カロリーに占める糖質の割合に応じて10のグループに分けた。
5〜26年の追跡期間中、計約1万6千人が死亡していたが、糖質摂取量の割合が最も少ないグループの死亡率は最も多いグループの1・31倍で、統計上の明確な差が出た。
糖質制限食は「肉食中心になりがちで、心筋梗塞(こうそく)や脳卒中などのリスクが高まる可能性がある」との指摘がある。そこで、心筋梗塞などによる死亡率や発症率との関係を調べたが、はっきりした差はなかった。
能登さんは「なぜ死亡率が高まるのか、原因の究明が課題だが、糖質制限食の長期的な利点は少ないのではないか。日本人も含めたさらなる検証の必要性がある」と話す。
|
http://digital.asahi.com/articles/TKY201303190022.html?ref=comkiji_txt_end
【森本未紀】ご飯やパンなどの炭水化物のみを極端に制限して減量する「糖質制限食」について、現時点では糖尿病患者に勧められないとする提言を日本糖尿病学会がまとめた。同学会が制限食についての見解を示したのは初めて。
19日午前の厚生労働省の食事摂取基準に関する検討会で説明された。
糖質制限食を巡っては、短期的には減量や血糖値の改善につながると考えられている。しかし、長く続けることによる安全性や効果ははっきりせず、国立国際医療研究センター病院などは1月、5年以上続けると死亡率が高まる可能性があるとする論文を発表した。
このため、日本糖尿病学会は、生活習慣が主な原因となる2型糖尿病の患者の食事療法について検討。全体のエネルギー摂取量を制限しないで、糖質のみ極端に制限することについて「安全性などを担保する証拠が不足」と結論づけた。
その上で、1日に取るカロリーのうち、炭水化物で全体の50〜60%(1日150グラム以上)を取るのが妥当とした。運動量が多い場合などは、炭水化物の量を増やすことも検討できるという。
|






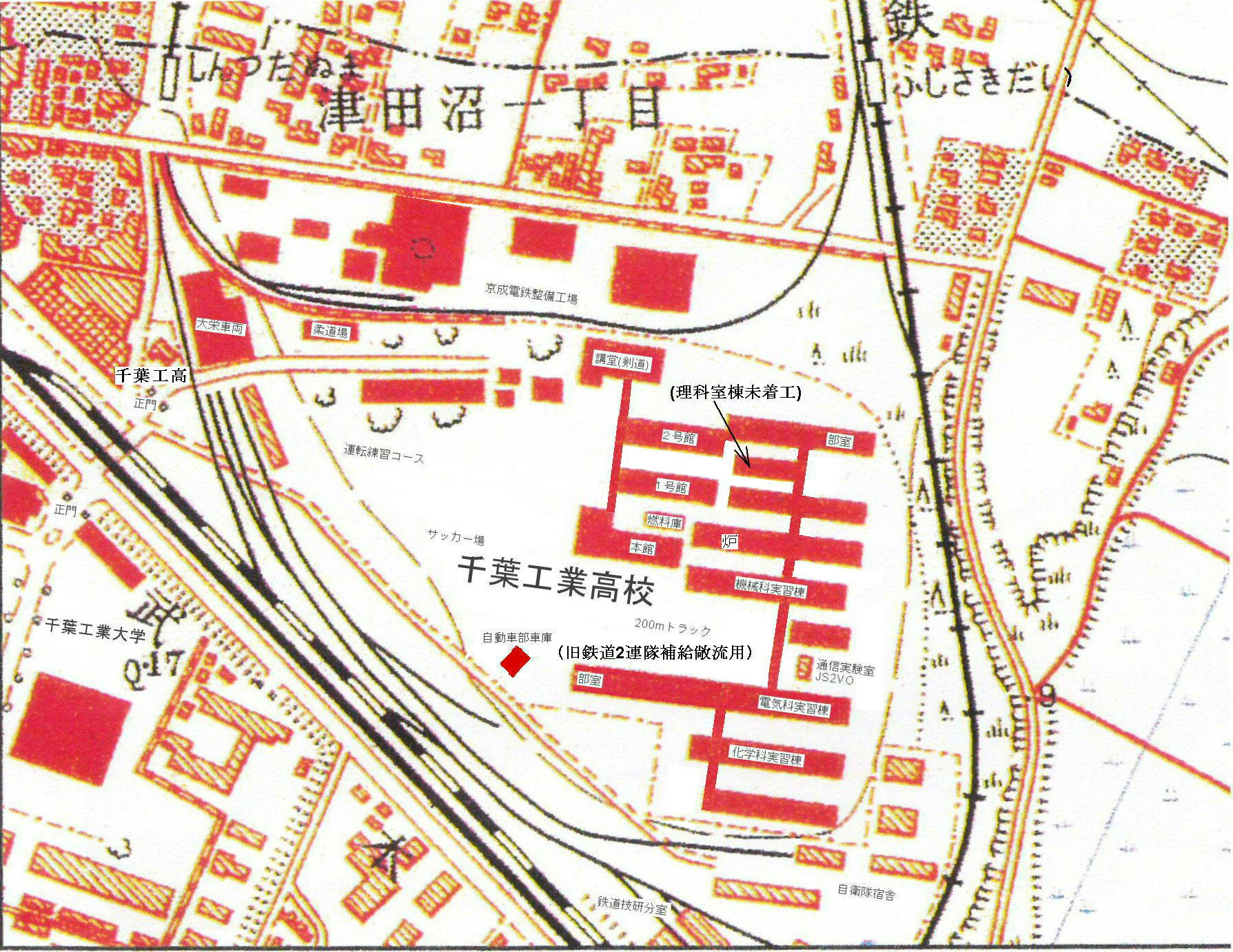 by「新京成電鉄」p59白土貞夫編著彩流社'12/3/5刊補足
by「新京成電鉄」p59白土貞夫編著彩流社'12/3/5刊補足